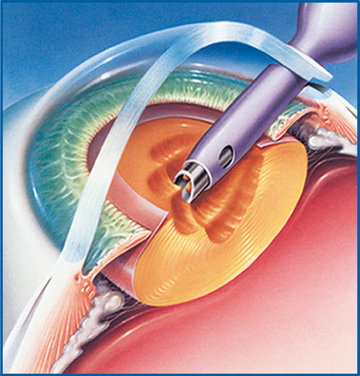
L’opération de la cataracte
La prise en charge de la cataracte est exclusivement chirurgicale. Aucun traitement en collyres, ou à base de laser ne peuvent guérir une cataracte constituée.
L’opération consiste à retirer le cristallin malade et à le remplacer par une lentille artificielle transparente appelé implant. Ce dernier est calculé sur mesure lors de la consultation pré-opératoire qui précède l’intervention, cet examen s’appelle une biométrie (iolmaster 700).
La chirurgie de la cataracte se déroule en hospitalisation ambulatoire, en pratique quelques heures sur place à la clinique, sous anesthésie locale avec une sédation réalisée par une équipe d’anesthésiste. L’opération dure 10 minute.
Dans la très grande majorité des cas (95%), l’œil opéré de cataracte est indolore. La vision s’améliore très rapidement et une correction adaptée par lunettes peut être prescrite au bout d’un mois.
La présence d’autres lésions de l’œil peut limiter la récupération visuelle.
Les soins locaux sont réduits à l’instillation de gouttes, à l’application d’une pommade et au port d’une protection oculaire selon des modalités et durant une période qui vous seront précisées par votre chirurgien.
L’activité professionnelle et la conduite automobile sont déconseillées pendant une courte période qui sera définie par votre ophtalmologiste.
Comme toute intervention chirurgicale, il existe des risques de complication pendant ou après l’intervention.
Le risque principale durant l’intervention de la cataracte et de ne pas pouvoir mettre en place l’implant prévu préalablement. Dans de rare cas, il faut donc prévoir une seconde intervention appelé implantation secondaire. Cette complication survient essentiellement lorsque la cataracte est extrêmement avancée.
Les risques principaux, même si extrêmement rare arrivent dans la période post-opératoire : l’infection et le décollement de rétine. Ils sont surveillé a titre systématique lors de la consultation post-opératoire ayant lieu dans les 7 jours suivant la chirurgie. Ainsi une prise en charge rapide permet de limiter les séquelles visuelle de ce types de complications.
Avant toutes intervention une fiche d’information reprenant toutes ces explications vous est fourni par le cabinet.
Les différents implants
Les différents implants sont calculé sur mesure pour permettre de corriger les principaux troubles de la vision tels que la myopie, l’hypermétropie ou encore l’astigmatisme et la presbytie. :
- L’implant monofocal est conçu pour corriger la vision de loin . Il corrigent donc qu’un seul défaut visuel : la myopie ou l’hypermétropie.
- L’implant torique est conçu pour corriger l’astigmatisme, en plus de la myopie ou de l’hypermétropie. Il permet d’améliorer la vision de loin chez les patients ayant un astigmatisme important. Il doit être positionné dans un axe précis, tache durant laquelle le chirurgien est aidé par un assistance informatique intégré au microscope.
- L’implant multifocal est conçu pour corriger la presbytie, donc le défaut de la vison de près, en plus de corriger les défauts de la vision de loin. Ces implants comportent plusieurs zones de focalisation, permettant à l’œil de s’adapter aux différentes distances.
- L’implant à profondeur de champ étendue, également appelé implant EDOF (Extended Depth of Focus), est pour améliorer la vision intermédiaire et de loin, tout en offrant une meilleure continuité visuelle entre ces distances. Il est idéal pour le travail sur écran.
Les implants intra-oculaire sont fabriqués à partir de matériaux biocompatibles et sont parfaitement tolérés par l’œil, il n’y a jamais de rejet et peuvent durer toute la vie sans être changé.
La cataracte secondaire
Dans plus de 30 % des cas, il se produit, au cours des années qui suivent l’intervention, une opacification de la capsule : c’est la "cataracte secondaire" responsable d’une nouvelle baisse de vision. Le traitement consiste à réaliser une ouverture de la capsule par laser.
Les complications de l’opération de la cataracte
Bien qu’elle soit parfaitement standardisée et suivie d’excellents résultats, l’opération de la cataracte n’échappe pas à la règle générale selon laquelle il n’existe pas de chirurgie sans risque. Il n’est donc pas possible à votre ophtalmologiste de garantir formellement le succès de l’intervention.
Traitement d’une cataracte secondaire par laser
L’opacification de la capsule du cristallin est responsable d’une baisse d’acuité visuelle et d’une difficulté de surveillance du fond d’oeil. Un traitement par laser (capsulotomie), constitue un moyen d’améliorer la vision.
La cataracte secondaire
L’opacification capsulaire se produit dans plus de 30 % des cas au cours des années qui suivent l’intervention de la cataracte. Cette intervention a volontairement laissé en place la capsule de votre cristallin.
Pourquoi traiter par laser ?
Parce que les collyres ne peuvent pas guérir une cataracte secondaire.
Le laser est la technique de choix. La capsulotomie au laser YAG.
Hospitalisation
L’intervention s’effectue en ambulatoire : le patient est assis devant l’appareil.
Anesthésie
Une anesthésie oculaire locale par gouttes rend possible l’application d’un verre sur l’oeil.
Procédure laser
Elle est indolore. Une seule séance est en général suffisante.
Incidents ou difficultés peropératoires : ils sont rares.
L’altération du cristallin artificiel par le laser a rarement des conséquences sur la vision.
Évolution postopératoire habituelle
Un certain degré d’irritation ou d’inflammation oculaire, ainsi que la perception de mouches volantes et d’une sensibilité accrue à la lumière peuvent être observés.
Une élévation transitoire de la pression intra-oculaire est habituelle.
Les soins sont réduits à l’instillation de gouttes et à la prise éventuelle de comprimés pendant une période qui sera précisée par votre ophtalmologiste.
La récupération visuelle est rapide.
Complications de la capsulotomle au laser
Un malaise pendant le traitement ou immédiatement après comme pour tout examen avec verre de contact.
Une inflammation oculaire modérée.
Une élévation durable de la pression intra-oculaire est exceptionnelle. Elle conduit à envisager un traitement médical ou chirurgical.
Des complications rétiniennes susceptibles d’entraîner une baisse de vision.

